Desidratação E Reações Alérgicas
Nesta terceira aula, convidamos você a conhecer sobre o atendimento em casos de febre, vômito e diarreia, desidratação e anafilaxia. Neste material, apresentaremos a definição de cada um deles, as principais causas, seus sinais e sintomas, além das condutas mais adequadas para um atendimento inicial seguro e de qualidade.
Para contextualizar sua aprendizagem, imagine que é um dia quente de verão, e um grupo de amigos decide participar de uma corrida beneficente. O percurso se inicia na cidade e termina em um local mais distante. Ao chegar, você já percebe uma certa falta de organização, mas decide participar mesmo assim. Do meio para o final do trajeto, já não existem mais os pontos de distribuição de água e bebidas isotônicas, e os participantes começam a sofrer um desgaste em decorrência do calor. Sua amiga começa a apresentar sinais de desidratação devido à exposição prolongada ao sol e à falta de reposição adequada de líquidos. Ela está com sede extrema, boca seca, tontura e fraqueza. Vocês estão a uma distância considerável do ponto de partida e agora você precisa ajudá-la.
Para entender como realizar esse atendimento inicial, não deixe de ler o conteúdo que preparamos para esta aula, além de acessar os materiais complementares para aprimorar seus conhecimentos!
Febre
A febre é uma resposta do organismo a uma infecção ou inflamação, caracterizada pelo aumento da temperatura corporal acima do normal. Geralmente, a febre é um sinal de que o sistema imunológico está combatendo algum microrganismo invasor, como vírus, bactérias ou fungos. Além disso, ela pode ser classificada como baixa, moderada ou alta, de acordo com a intensidade do aumento da temperatura:
- Temperatura corporal basal: 36°C a 37.2°C.
- Febre leve ou febrícula ou estado subfebril: até 37,5°C.
- Febre moderada: 37,5 a 38,5°C.
- Febre alta ou elevada: acima de 38,5°C.
Além do aumento da temperatura, a febre pode estar acompanhada de outros sintomas, como calafrios, dores musculares, fadiga e perda de apetite. Para a confirmação dos valores da temperatura, o socorrista pode utilizar alguns tipos de termômetros digitais, sendo os mais comuns, o axilar e o de testa. No termômetro axilar, recomenda-se limpar o aparelho com algodão embebido em álcool 70%; colocar a extremidade do termômetro na axila, certificando-se de que esteja em contato com a pele; pedir para a pessoa para manter o braço pressionando o termômetro contra o corpo e mantê-lo no lugar por cerca de 3 a 5 minutos; após o tempo recomendado, deve-se remover o termômetro e ler a temperatura de acordo com as instruções do fabricante.
No termômetro de testa, também recomenda-se limpar o aparelho com algodão embebido em álcool 70%; colocar a extremidade do termômetro na testa, entre as sobrancelhas; pressionar suavemente o termômetro contra a testa, mantendo-o no lugar por alguns segundos, de acordo com as instruções do fabricante; após o tempo recomendado, deve-se remover o termômetro e ler a temperatura de acordo com as instruções do fabricante.
Após a constatação da febre, os primeiros socorros serão fundamentais para garantir o bem-estar e a segurança da pessoa que está apresentando esse sintoma. Dessa forma, os cuidados em primeiros socorros diante de um quadro de febre incluem:
- Manter a vítima em posição confortável.
- Oferecer bebidas saudáveis em abundância, para evitar a ocorrência de desidratação.
- Incentivar banhos mornos ou frios para redução da temperatura corpórea.
- Aplicar compressas frias na região de testa, axila, virilha ou atrás do joelho.
- Orientar a vítima a procurar atendimento médico para investigação da causa da febre.
Ainda, o serviço especializado deve ser acionado imediatamente quando a vítima apresenta febre associada a pelo menos um dos sinais e sintomas descritos a seguir, pois eles representam um sinal de alerta em relação ao estado de saúde da vítima: dor abdominal; pressão baixa e frequência cardíaca alta; dificuldade para respirar; alteração do nível de consciência; vômitos; sensibilidade a luz.
Vômito e diarreia
Os quadros de vômito e de diarreia costumam ocorrer devido a uma irritação no aparelho digestivo por ação de vírus, bactérias, parasitas, ou mesmo devido a alterações emocionais. Os primeiros socorros às vítimas que apresentam esses sintomas visam prevenir a ocorrência de desidratação. Nesse sentido, os cuidados iniciais incluem:
- Oferecer líquidos em pequenos goles.
- Oferecer alimentos leves, sem gordura ou excesso de fibras.
- Observar sinais de gravidade, como dor abdominal e desmaio.
- Não oferecer medicamentos para interromper a diarreia.
- Buscar assistência médica.
- Para hidratar a vítima, o socorrista pode oferecer uma solução de hidratação caseira, que pode ser preparada conforme as proporções: 1 litro de água filtrada, 2 colheres (sopa) rasas de açúcar, 1 colher (chá) de sal.
Desidratação
A desidratação é definida como uma deficiência de água no organismo, que resulta da perda excessiva de água e eletrólitos (sódio e potássio). Essa perda pode ocorrer por via cutânea, digestiva, urinária e respiratória. As principais causas de desidratação incluem: ambientes quentes e úmidos; atividade física extenuante; ingestão insuficiente de líquidos; transpiração excessiva; vômitos e diarreia; efeito colateral de medicamentos, como os diuréticos, por exemplo. Os sinais e sintomas apresentados pela vítima variam conforme a intensidade da desidratação.
Desidratação leve
- Sensação de sede ou sensação de secura na boca.
- Dor de cabeça.
- Tonturas.
- Diminuição da quantidade de urina.
Desidratação grave
- Confusão mental ou irritação.
- Cansaço excessivo.
- Ausência de urina por mais de oito horas.
- Pressão baixa e frequência cardíaca alta.
- Urina concentrada, de coloração amarelo escuro.
- Falta de suor e ausência de lágrimas.
- Diminuição da elasticidade da pele.
- Desmaio.
- Crises convulsivas.
Veja na Figura 1 como avaliar a elasticidade da pele. Primeiramente, você deve realizar uma prega cutânea; se a pele voltar ao normal rapidamente, significa que a vítima apresenta elasticidade normal, sem presença de desidratação. Porém, se a pele demorar para voltar ao normal, é um sinal de que a vítima se encontra desidratada.
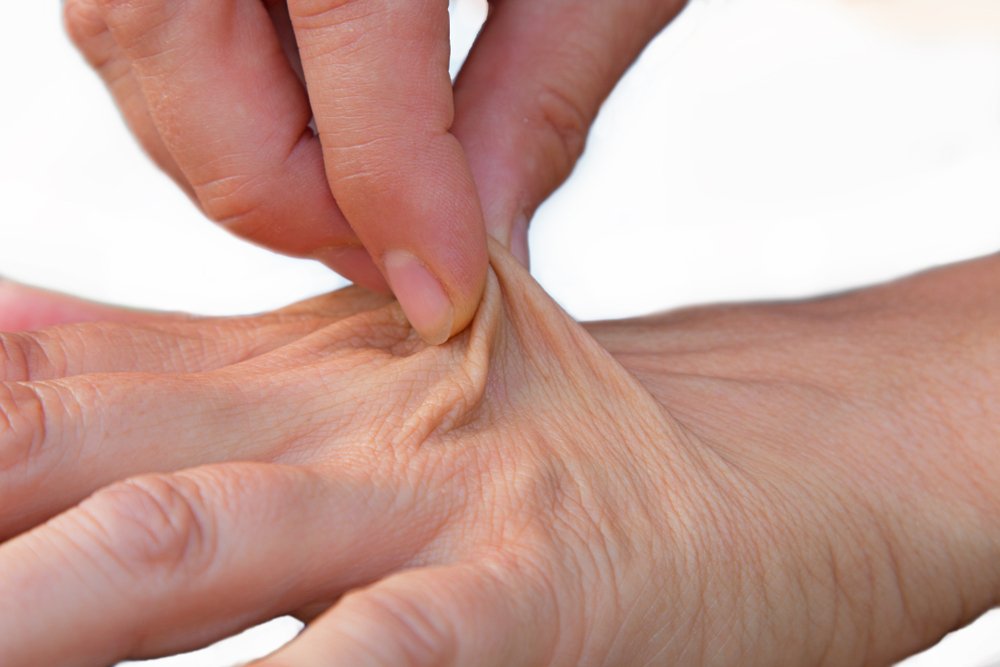
Os cuidados em primeiros socorros diante de um quadro de desidratação devem ser direcionados conforme as condições da vítima:
- Vítima acordada: mantê-la em repouso, em um ambiente arejado. Na sequência, incentivar a reidratação oral com água de coco ou bebidas isotônicas. Se você não tiver acesso a essas bebidas, procure oferecer água potável à vítima.
- Vítima desacordada: colocar em posição lateral de segurança e acionar o serviço especializado.
Anafilaxia
A anafilaxia é definida como uma reação alérgica grave ou hipersensibilidade grave. Enquanto uma reação alérgica mais fraca apresenta sinais e sintomas localizados, a anafilaxia acomete o organismo como um todo, e ocorre devido à liberação de histamina e outros mediadores após o contato da vítima com o alérgeno. As causas mais comuns de anafilaxia são:
- Acidentes com abelhas, marimbondos, vespas, entre outros.
- Medicamentos como penicilina, determinados anti-inflamatórios, anestésicos, contrastes com iodo.
- Alimentos como camarão, peixes, frutos do mar, amendoim, ovos, leite de vaca, trigo.
- Látex presente em luvas.
A vítima pode apresentar sinais e sintomas logo após a exposição ao alérgeno, ou até uma hora depois do contato. Cabe destacar que uma pessoa que sofreu um quadro de reação alérgica importante deve ser encaminhada imediatamente a um hospital, mesmo que tenha revertido os sintomas, pois ela deve permanecer em observação durante algumas horas. Esse cuidado é importante, pois é comum as reações alérgicas acontecerem repetidamente. Os sinais e sintomas da anafilaxia são:
- Respiração difícil com chiado, devido ao inchaço e estreitamento das vias respiratórias.
- Inchaço de face, língua e garganta.
- Urticária e vermelhidão no corpo.
- Dificuldade de falar, voz rouca.
- Dor abdominal, vômitos.
Após identificar um quadro de anafilaxia, o socorrista deve acionar imediatamente um serviço de atendimento especializado e oferecer os seguintes cuidados:
- Vítima acordada: manter a pessoa deitada ou em uma posição em que ela se sinta confortável para respirar; administrar anti-histamínicos e corticoides conforme prescrição médica.
- Vítima desacordada e com respiração presente: colocar em posição lateral de segurança.
- Vítima desacordada e com respiração ausente: iniciar as manobras de ressuscitação cardiopulmonar.
As pessoas que apresentam hipersensibilidade, ou que já tiveram uma reação alérgica grave, podem solicitar a um médico a prescrição de adrenalina autoinjetável para carregar sempre consigo. Além disso, recomenda-se utilizar bracelete ou colar com informações a respeito de sua alergia. Esse adereço deve conter as orientações de como proceder em situações de emergência. Também é muito importante informar amigos e colegas de trabalho sobre esses cuidados.
A adrenalina é o medicamento mais importante para o tratamento de uma crise anafilática. O uso precoce dessa medicação, diante dos primeiros sinais da anafilaxia, será determinante para a reversão da crise. Como a anafilaxia evolui muito rapidamente, e pode levar ao óbito, o uso da adrenalina logo nos primeiros sintomas será imprescindível para evitar o agravamento da vítima.
A adrenalina autoinjetável é comercializada em forma de uma caneta, com doses pré-ajustadas, promovendo o uso seguro até mesmo por pessoas sem treinamento. Isso possibilita o uso imediato em situações de emergência. Além disso, a adrenalina autoinjetável pode ser utilizada sobre as roupas, sem problema algum. Os cuidados que devem ser observados são:
- Por se tratar de um medicamento que deve ser administrado por via intramuscular, é preferível que seja aplicado em região de lateral externa da coxa (vastolateral da coxa), como demonstrado nas Figura 2 e 3 a seguir.
Se os sintomas persistirem, uma segunda dose pode ser aplicada entre 5 a 10 minutos após a primeira.
Figuras 2 e 3 | Caneta autoinjetável e aplicação da adrenalina, respectivamente. Fonte: Shutterstock. Apesar dos benefícios do uso da adrenalina, infelizmente no Brasil ainda não existe o registro desse medicamento em sua forma autoinjetável. A compra geralmente é realizada por meio de laboratórios que fazem a importação desse produto, tornando o seu custo elevado e inacessível a população de baixa renda.
O Sistema Único de Saúde (SUS) também não disponibiliza esse medicamento, pois o governo está desobrigado a providenciar medicamentos que não tenham registro no país. Entretanto, cada vez mais estão surgindo processos judiciais solicitando a compra de adrenalina autoinjetável pelo SUS, pois alega-se que a medicação é indispensável e o paciente não pode adquiri-la.
Chegamos ao final da terceira aula! No decorrer do material, descrevemos as emergências clínicas de febre, vômito e diarreia, desidratação e anafilaxia. Também abordamos as condutas mais adequadas para um atendimento inicial seguro e de qualidade. Agora, convidamos você a acompanhar a próxima aula para entender como realizar os procedimentos de primeiros socorros em casos de intoxicações.
Vamos Exercitar?
Agora que você aprendeu a realizar os primeiros socorros diante nos casos de febre, vômito e diarreia, desidratação e anafilaxia, vamos solucionar a situação-problema referente a sua amiga, que apresenta sinais de desidratação. É um dia quente de verão, e um grupo de amigos decide participar de uma corrida beneficente. O percurso se inicia na cidade e termina em um local mais distante. Do meio para o final do trajeto, já não existem mais os pontos de distribuição de água e bebidas isotônicas e os participantes começam a sofrer um desgaste em decorrência do calor. Sua amiga apresenta sede extrema, boca seca, tontura e fraqueza, porém, vocês estão a uma distância considerável do ponto de partida e agora você precisa ajudá-la.
Para a resolução da situação problema, é importante verificar se a vítima está consciente e capaz de engolir. Se a pessoa estiver desorientada, desmaiada ou incapaz de engolir, chame ajuda médica imediatamente, se possível. Retire a pessoa do sol, levando-a um local mais fresco e que tenha sombra. Peça para alguém buscar água fresca para beber, a fim de ajudar a reidratar o corpo. Se possível, ofereça também uma solução isotônica para reposição dos eletrólitos. Se ela perder a consciência, deixe-a em posição lateral de segurança e chame ajuda especializada.
A hipertermia não deve ser confundida com a febre, apesar de estarem relacionadas ao aumento da temperatura corporal. É possível afirmar que toda febre é uma hipertermia, mas nem toda hipertermia é uma febre.
A hipertermia é resultado do desequilíbrio entre a produção e a perda de calor, como na realização de atividades físicas, permanência em locais quentes, uso excessivo de roupas quentes e pesadas, entre outros.
Já na febre, a elevação da temperatura é causada por doenças infecciosas provocadas por bactérias, vírus, fungos, entre outros. A elevação da temperatura, nesse caso, está relacionada à ativação de mecanismos presentes no sistema imunológico para proteger o organismo.
Para que você possa compreender melhor esse e outros assuntos abordados neste material, convidamos você a consultar o livro Primeiros Socorros, de Marcio Haubert (2018), disponível na plataforma Minha Biblioteca.
Nesta terceira aula, convidamos você a conhecer o atendimento em casos de acidente vascular encefálico (AVE) e dor precordial. Neste material, apresentaremos a definição de cada um deles, as principais causas, seus sinais e sintomas, além das condutas mais adequadas para um atendimento inicial seguro e de qualidade.
Para contextualizar sua aprendizagem, imagine que você está viajando a passeio nas suas férias, na praia. Está um dia agradável e a praia está bem tranquila, com poucas pessoas ao redor; você nota que, na barraca, ao lado está uma família, com um casal e seus três filhos e mais um casal de idosos. Após se passar cerca de 2 horas, você percebe uma certa agitação entre a família; eles começam a falar alto e parecem desesperados. Ao observar mais, você percebe que a idosa estava com metade da face paralisada e não conseguia falar. Logo, você suspeita que ela esteja apresentando um acidente vascular encefálico (AVE). Imediatamente você se aproxima do local e chama uma ambulância, mas sabe que o tempo é crucial em casos de AVE. Você precisa agir rapidamente para prestar o atendimento inicial!
Para entender como realizar esse atendimento, não deixe de ler o conteúdo que preparamos para essa aula, além de acessar os materiais complementares para aprimorar seus conhecimentos!
As doenças cardiovasculares representam um grave problema de saúde pública no Brasil, sendo responsáveis por uma grande parcela da morbimortalidade no país. Essas doenças englobam diversas condições que afetam o coração e os vasos sanguíneos, tais como infarto agudo do miocárdio, acidente vascular cerebral, hipertensão arterial, doença coronariana, entre outras. O impacto na população brasileira é significativo, resultando em altos índices de hospitalizações, custos elevados com tratamentos e reabilitação, além de impactos negativos na qualidade de vida dos pacientes e seus familiares.
Como fatores de risco, podemos citar: má alimentação, elevados níveis de colesterol, sedentarismo, tabagismo, uso nocivo do álcool e estresse constante. Cada fator de risco adicional aumenta a probabilidade de infarto prematuro do miocárdio. Assim, o risco de uma vítima tabagista com altos níveis de colesterol e hipertensão arterial é 10 vezes maior que o de uma pessoa que não apresenta esses fatores.
Portanto, a adoção de algumas medidas podem se mostrar muito eficazes para reduzir o risco de doenças cardiovasculares, como: cessar o tabagismo, reduzir o sal na dieta, consumir frutas e vegetais, praticar atividades físicas regulares e evitar o uso excessivo do álcool. Além disso, a adesão a tratamentos medicamentosos em doenças como colesterol, hipertensão e diabetes também é imprescindível na redução de riscos cardiovasculares e prevenir infartos e AVE.
A fisiopatologia das doenças cardiovasculares está muito relacionada a diversos mecanismos, dentre os quais podemos citar o acúmulo de placas de ateroma e a aterosclerose como os principais. A aterosclerose é uma condição na qual ocorre um depósito irregular de material gorduroso (ateromas ou placas ateroscleróticas) se desenvolve no revestimento interno das paredes da artéria. Ao longo do tempo, esses depósitos provocam um estreitamento do lúmen dessas artérias (Figura 1), reduzindo o fluxo sanguíneo nessa região e podendo resultar até mesmo em obstrução completa, com bloqueio total do fluxo de sangue.
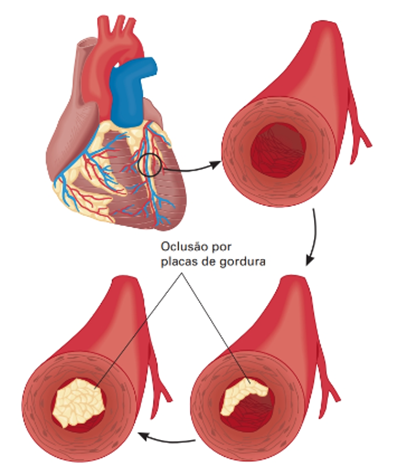
Já a arteriosclerose ocorre quando há um espessamento e endurecimento da parede arterial resultante do depósito de cálcio nas paredes das artérias ao longo da vida dos indivíduos, levando a perda de elasticidade e aumento da pressão arterial. Além das coronárias, a arteriosclerose também acomete outras artérias, podendo causar hipertensão, doença renal ou acidente vascular encefálico (AVE).
Acidente vascular encefálico
O AVE, também conhecido como derrame, pode ser definido como qualquer situação em que há comprometimento da circulação cerebral. As alterações no fluxo sanguíneo cerebral resultam na privação de oxigênio das células nervosas, podendo levar à morte celular. Como as células nervosas apresentam um baixo poder de regeneração, a privação de oxigênio pode ocasionar sequelas ou mesmo o óbito da vítima, dependendo do tempo e da extensão das lesões.
Existem dois tipos gerais de acidente vascular encefálico: o isquêmico e o hemorrágico. O AVE isquêmico ocorre por obstrução do fluxo de sangue de um vaso sanguíneo cerebral pela presença de um coágulo, ou por placas de gordura (placas ateroscleróticas). Já o AVE hemorrágico é decorrente da ruptura de um vaso cerebral com sangramento, o que resulta em compressão do tecido cerebral e morte das células.
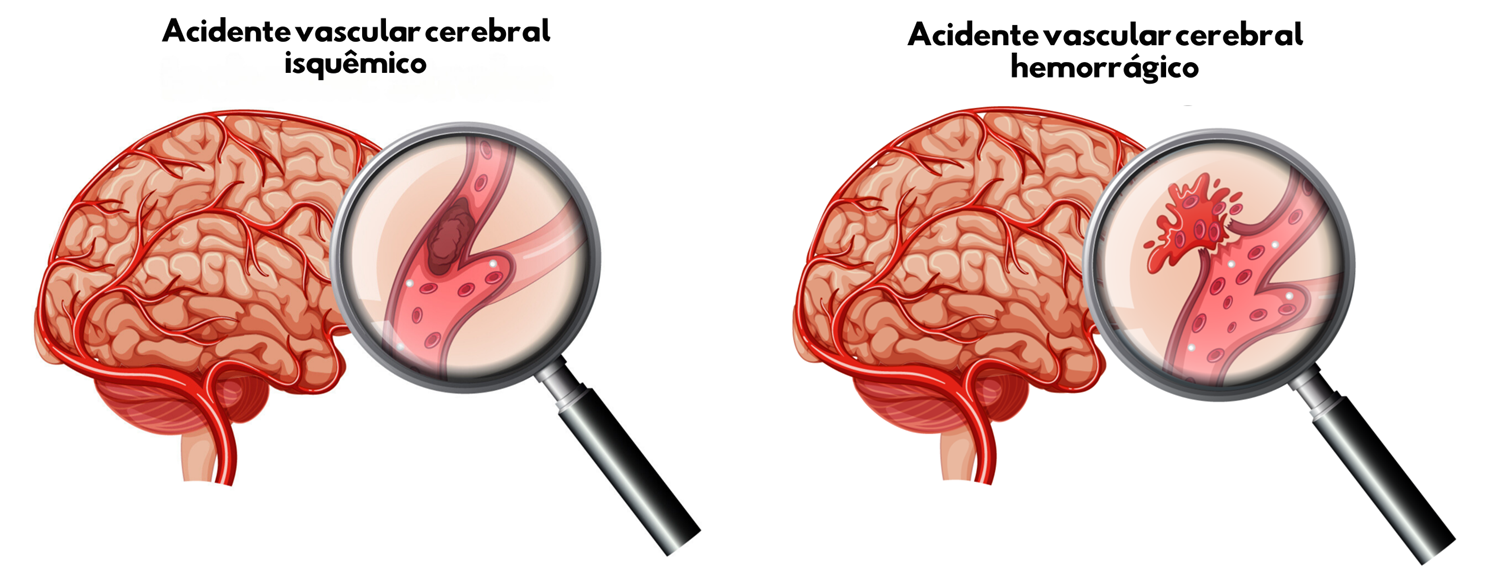
Os primeiros socorros às vítimas que apresentam um quadro de acidente vascular encefálico estão voltados ao reconhecimento precoce desse quadro clínico. Apesar de parecer simples, a identificação imediata dos sinais e sintomas possibilita o rápido atendimento, bem como a realização de intervenções que podem ajudar na recuperação do paciente, o que diminui as chances de mortalidade e de ocorrência de sequelas. Dessa forma, o reconhecimento de um AVE se dá ao observar alguns sinais e sintomas apresentados pela vítima, como:
- Desvio de rima labial devido a paralisia de um dos lados da face.
- Dificuldade de falar.
- Fraqueza muscular em um dos lados do corpo.
- Dor de cabeça.
- Dor na nuca.
- Tontura, vertigem.
- Visão embaçada ou turva.
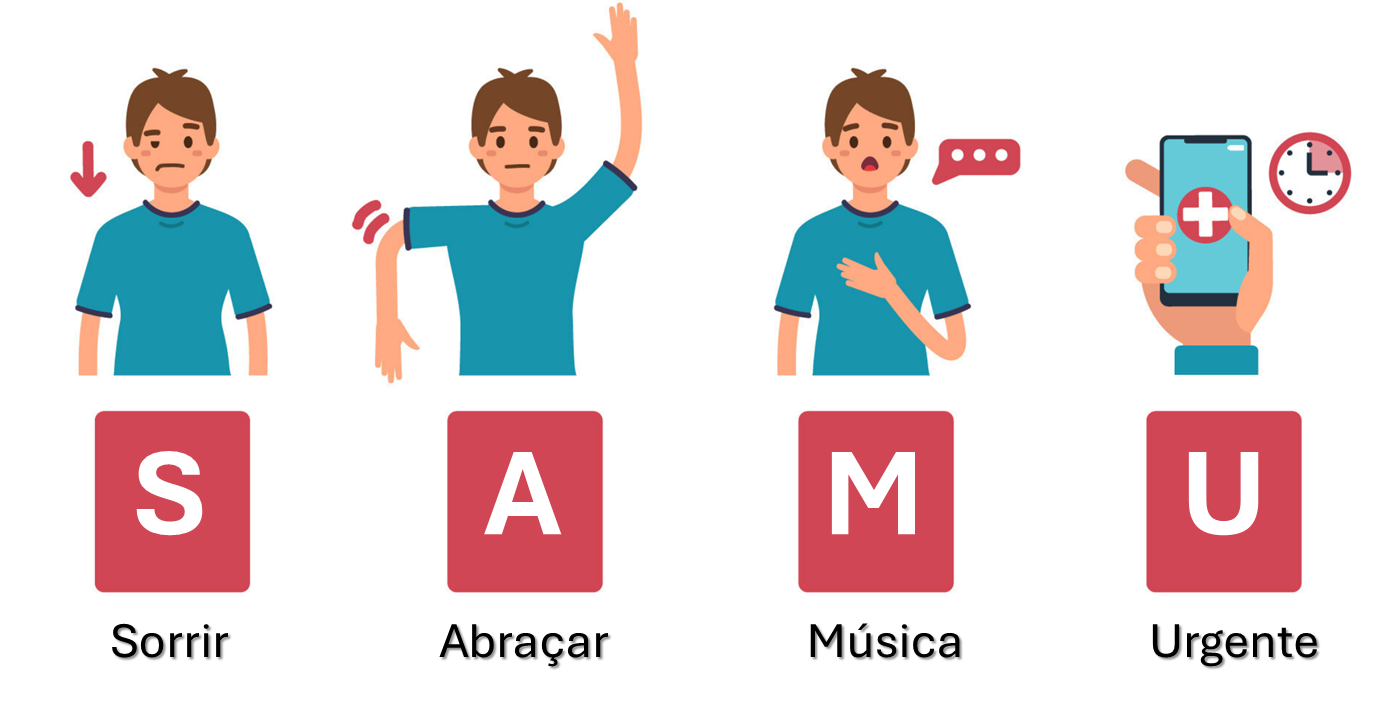
Para auxiliar no reconhecimento precoce, você pode aplicar a escala SAMU na vítima, conforme apresentado na Figura 3. Você deve solicitar à vítima para que ela sorria, abrace ou levante os braços, e que repita uma frase simples. Na vigência de uma alteração ou mais, o socorrista deve acionar imediatamente o serviço especializado. O Quadro apresenta a forma de interpretação das respostas da vítima diante da aplicação da escala.
Quadro 1 | interpretação das respostas da vítima na aplicação da escala SAMU. Fonte: elaborado pela autora.
Até a chegada do serviço especializado, você poderá implementar alguns cuidados como:
- Manter a vítima sentada, em repouso absoluto, evitando que ela realize qualquer esforço físico.
- Se a vítima ficar inconsciente, coloque-a em posição lateral de segurança.
- Afrouxar as roupas, para que ela respire melhor.
- Não oferecer alimentos ou qualquer tipo de bebida.
- Oferecer suporte emociona
Dor precordial
A dor precordial é definida como qualquer desconforto ou dor localizado na região torácica, que pode ser causado por uma variedade de condições médicas. Dessa forma, podemos classificá-la em dor torácica de origem cardíaca ou não cardíaca.
A dor torácica de origem não cardíaca pode ocorrer em situações clínicas como ataques de pânico, quadros de ansiedade, pancreatite, refluxo gastroesofágico, ou mesmo por dor muscular. No entanto, não é uma responsabilidade do socorrista identificar se uma dor torácica é causada por um infarto ou outra condição clínica. Portanto, orienta-se que diante de uma vítima que se queixa de dor precordial, o socorrista a considere como um infarto do miocárdio, e acione um serviço especializado, ou encaminhe essa pessoa imediatamente a um pronto-socorro, para que ocorra uma avaliação e atendimento adequados.
Já a dor torácica de origem cardíaca geralmente ocorre quando há um desequilíbrio entre a demanda de oxigênio no músculo cardíaco, ou miocárdio, principalmente devido a obstrução das artérias coronárias por placas de ateroma. É através das artérias coronárias que o coração recebe nutrientes e oxigênio para se manter vivo e funcionante. Dessa forma, após a obstrução, as células cardíacas evoluem para um estado de isquemia, ou seja, uma situação na qual os níveis de oxigênio são baixíssimos, a ponto de causar a lesão e morte dessas células, caso não seja revertida. Essas lesões, por sua vez, resultam na sensação dolorosa.
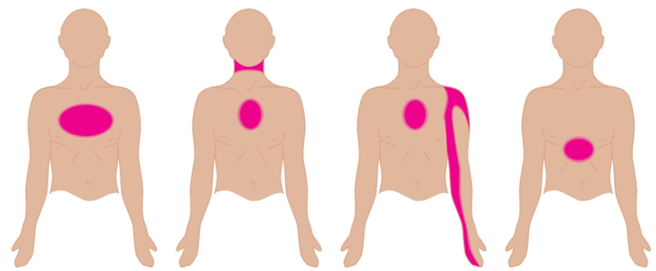
A dor no peito de origem cardíaca normalmente aparece de forma súbita, e costuma estar associada a esforço físico. Geralmente é localizada na região peitoral, podendo irradiar para as costas, rosto, estômago, braço esquerdo ou mesmo uma combinação de locais. Raramente acomete o braço direito. A dor também costuma ser intensa e prolongada, acompanhada de sensação de peso ou aperto sobre o tórax, provocando suor frio, palidez, falta de ar e sensação de desmaio. Outros sinais e sintomas comuns incluem:
- Falta de ar.
- Transpiração excessiva.
- Pele fria, pálida e úmida.
- Náuseas.
- Vômitos.
- Fraqueza.
- Tontura.
- Ansiedade.
- Sensação de morte iminente.
- Desmaio.
Diante desses sinais e sintomas, o socorrista deve acionar imediatamente o serviço especializado e, enquanto aguarda a chegada da equipe, deve implementar os seguintes cuidados:
- Manter a vítima sentada, em repouso absoluto, evitando que ela realize qualquer esforço físico.
- Se a vítima ficar inconsciente, coloque-a em posição lateral de segurança.
- Se a vítima ficar inconsciente e sem respiração, iniciar o atendimento a parada cardiorrespiratória.
- Não oferecer alimentos ou qualquer tipo de bebida.
- Oferecer suporte emocional e acalmar a vítima.
Chegamos ao final da segunda aula! No decorrer do material, descrevemos as emergências clínicas de AVE e dor precordial, incluindo as principais causas, seus sinais e sintomas, além das condutas mais adequadas para um atendimento inicial seguro e de qualidade. Agora convidamos você a acompanhar a próxima aula para entender como realizar os procedimentos de primeiros socorros nos casos de desidratação e reações alérgicas.
Agora que você aprendeu a realizar os primeiros socorros diante no acidente vascular encefálico (AVE) e dor precordial, vamos solucionar a situação-problema referente a uma idosa que está na praia com a sua família e que, subitamente, apresentou alguns sintomas como paralisia em metade da face e ausência da fala. Logo, você suspeitou que ela estivesse apresentando um AVE. Você imediatamente se aproxima do local e chama uma ambulância, mas sabe que o tempo é crucial nesses casos. Você precisa agir rapidamente para prestar o atendimento inicial!
Para a resolução da situação problema, é importante tentar manter a pessoa calma e confortável, se certificar de que ela está respirando e tem uma via aérea desobstruída. Além disso, é preciso identificar os sinais de AVE ao aplicar a escala SAMU. No caso dessa idosa, já foi possível notar a paralisia em uma das metades da face caso e a dificuldade de fala, então é importante também verificar se ela apresenta fraqueza em um braço ou perna. Logo na sequência é imprescindível acionar o socorro para um atendimento especializado.
Até a chegada do serviço especializado, você deve manter a vítima em repouso absoluto, evitando que ela realize qualquer esforço físico. Caso ela fique inconsciente, você deverá colocá-la em posição lateral de segurança. Também é importante proporcionar suporte emocional e lembrar-se de não oferecer alimentos ou bebidas.
Nesta terceira aula, convidamos você a conhecer sobre o atendimento em casos de febre, vômito e diarreia, desidratação e anafilaxia. Neste material, apresentaremos a definição de cada um deles, as principais causas, seus sinais e sintomas, além das condutas mais adequadas para um atendimento inicial seguro e de qualidade.
Para contextualizar sua aprendizagem, imagine que é um dia quente de verão, e um grupo de amigos decide participar de uma corrida beneficente. O percurso se inicia na cidade e termina em um local mais distante. Ao chegar, você já percebe uma certa falta de organização, mas decide participar mesmo assim. Do meio para o final do trajeto, já não existem mais os pontos de distribuição de água e bebidas isotônicas, e os participantes começam a sofrer um desgaste em decorrência do calor. Sua amiga começa a apresentar sinais de desidratação devido à exposição prolongada ao sol e à falta de reposição adequada de líquidos. Ela está com sede extrema, boca seca, tontura e fraqueza. Vocês estão a uma distância considerável do ponto de partida e agora você precisa ajudá-la.
Para entender como realizar esse atendimento inicial, não deixe de ler o conteúdo que preparamos para esta aula, além de acessar os materiais complementares para aprimorar seus conhecimentos!
Febre
A febre é uma resposta do organismo a uma infecção ou inflamação, caracterizada pelo aumento da temperatura corporal acima do normal. Geralmente, a febre é um sinal de que o sistema imunológico está combatendo algum microrganismo invasor, como vírus, bactérias ou fungos. Além disso, ela pode ser classificada como baixa, moderada ou alta, de acordo com a intensidade do aumento da temperatura:
- Temperatura corporal basal: 36°C a 37.2°C.
- Febre leve ou febrícula ou estado subfebril: até 37,5°C.
- Febre moderada: 37,5 a 38,5°C.
- Febre alta ou elevada: acima de 38,5°C.
Além do aumento da temperatura, a febre pode estar acompanhada de outros sintomas, como calafrios, dores musculares, fadiga e perda de apetite. Para a confirmação dos valores da temperatura, o socorrista pode utilizar alguns tipos de termômetros digitais, sendo os mais comuns, o axilar e o de testa. No termômetro axilar, recomenda-se limpar o aparelho com algodão embebido em álcool 70%; colocar a extremidade do termômetro na axila, certificando-se de que esteja em contato com a pele; pedir para a pessoa para manter o braço pressionando o termômetro contra o corpo e mantê-lo no lugar por cerca de 3 a 5 minutos; após o tempo recomendado, deve-se remover o termômetro e ler a temperatura de acordo com as instruções do fabricante.
No termômetro de testa, também recomenda-se limpar o aparelho com algodão embebido em álcool 70%; colocar a extremidade do termômetro na testa, entre as sobrancelhas; pressionar suavemente o termômetro contra a testa, mantendo-o no lugar por alguns segundos, de acordo com as instruções do fabricante; após o tempo recomendado, deve-se remover o termômetro e ler a temperatura de acordo com as instruções do fabricante.
Após a constatação da febre, os primeiros socorros serão fundamentais para garantir o bem-estar e a segurança da pessoa que está apresentando esse sintoma. Dessa forma, os cuidados em primeiros socorros diante de um quadro de febre incluem:
- Manter a vítima em posição confortável.
- Oferecer bebidas saudáveis em abundância, para evitar a ocorrência de desidratação.
- Incentivar banhos mornos ou frios para redução da temperatura corpórea.
- Aplicar compressas frias na região de testa, axila, virilha ou atrás do joelho.
- Orientar a vítima a procurar atendimento médico para investigação da causa da febre.
Ainda, o serviço especializado deve ser acionado imediatamente quando a vítima apresenta febre associada a pelo menos um dos sinais e sintomas descritos a seguir, pois eles representam um sinal de alerta em relação ao estado de saúde da vítima: dor abdominal; pressão baixa e frequência cardíaca alta; dificuldade para respirar; alteração do nível de consciência; vômitos; sensibilidade a luz.
Vômito e diarreia
Os quadros de vômito e de diarreia costumam ocorrer devido a uma irritação no aparelho digestivo por ação de vírus, bactérias, parasitas, ou mesmo devido a alterações emocionais. Os primeiros socorros às vítimas que apresentam esses sintomas visam prevenir a ocorrência de desidratação. Nesse sentido, os cuidados iniciais incluem:
- Oferecer líquidos em pequenos goles.
- Oferecer alimentos leves, sem gordura ou excesso de fibras.
- Observar sinais de gravidade, como dor abdominal e desmaio.
- Não oferecer medicamentos para interromper a diarreia.
- Buscar assistência médica.
- Para hidratar a vítima, o socorrista pode oferecer uma solução de hidratação caseira, que pode ser preparada conforme as proporções: 1 litro de água filtrada, 2 colheres (sopa) rasas de açúcar, 1 colher (chá) de sal.
Desidratação
A desidratação é definida como uma deficiência de água no organismo, que resulta da perda excessiva de água e eletrólitos (sódio e potássio). Essa perda pode ocorrer por via cutânea, digestiva, urinária e respiratória. As principais causas de desidratação incluem: ambientes quentes e úmidos; atividade física extenuante; ingestão insuficiente de líquidos; transpiração excessiva; vômitos e diarreia; efeito colateral de medicamentos, como os diuréticos, por exemplo. Os sinais e sintomas apresentados pela vítima variam conforme a intensidade da desidratação.
Desidratação leve
- Sensação de sede ou sensação de secura na boca.
- Dor de cabeça.
- Tonturas.
- Diminuição da quantidade de urina.
Desidratação grave
- Confusão mental ou irritação.
- Cansaço excessivo.
- Ausência de urina por mais de oito horas.
- Pressão baixa e frequência cardíaca alta.
- Urina concentrada, de coloração amarelo escuro.
- Falta de suor e ausência de lágrimas.
- Diminuição da elasticidade da pele.
- Desmaio.
- Crises convulsivas.
Veja na Figura 1 como avaliar a elasticidade da pele. Primeiramente, você deve realizar uma prega cutânea; se a pele voltar ao normal rapidamente, significa que a vítima apresenta elasticidade normal, sem presença de desidratação. Porém, se a pele demorar para voltar ao normal, é um sinal de que a vítima se encontra desidratada.

Os cuidados em primeiros socorros diante de um quadro de desidratação devem ser direcionados conforme as condições da vítima:
- Vítima acordada: mantê-la em repouso, em um ambiente arejado. Na sequência, incentivar a reidratação oral com água de coco ou bebidas isotônicas. Se você não tiver acesso a essas bebidas, procure oferecer água potável à vítima.
- Vítima desacordada: colocar em posição lateral de segurança e acionar o serviço especializado.
Anafilaxia
A anafilaxia é definida como uma reação alérgica grave ou hipersensibilidade grave. Enquanto uma reação alérgica mais fraca apresenta sinais e sintomas localizados, a anafilaxia acomete o organismo como um todo, e ocorre devido à liberação de histamina e outros mediadores após o contato da vítima com o alérgeno. As causas mais comuns de anafilaxia são:
- Acidentes com abelhas, marimbondos, vespas, entre outros.
- Medicamentos como penicilina, determinados anti-inflamatórios, anestésicos, contrastes com iodo.
- Alimentos como camarão, peixes, frutos do mar, amendoim, ovos, leite de vaca, trigo.
- Látex presente em luvas.
A vítima pode apresentar sinais e sintomas logo após a exposição ao alérgeno, ou até uma hora depois do contato. Cabe destacar que uma pessoa que sofreu um quadro de reação alérgica importante deve ser encaminhada imediatamente a um hospital, mesmo que tenha revertido os sintomas, pois ela deve permanecer em observação durante algumas horas. Esse cuidado é importante, pois é comum as reações alérgicas acontecerem repetidamente. Os sinais e sintomas da anafilaxia são:
- Respiração difícil com chiado, devido ao inchaço e estreitamento das vias respiratórias.
- Inchaço de face, língua e garganta.
- Urticária e vermelhidão no corpo.
- Dificuldade de falar, voz rouca.
- Dor abdominal, vômitos.
Após identificar um quadro de anafilaxia, o socorrista deve acionar imediatamente um serviço de atendimento especializado e oferecer os seguintes cuidados:
- Vítima acordada: manter a pessoa deitada ou em uma posição em que ela se sinta confortável para respirar; administrar anti-histamínicos e corticoides conforme prescrição médica.
- Vítima desacordada e com respiração presente: colocar em posição lateral de segurança.
- Vítima desacordada e com respiração ausente: iniciar as manobras de ressuscitação cardiopulmonar.
As pessoas que apresentam hipersensibilidade, ou que já tiveram uma reação alérgica grave, podem solicitar a um médico a prescrição de adrenalina autoinjetável para carregar sempre consigo. Além disso, recomenda-se utilizar bracelete ou colar com informações a respeito de sua alergia. Esse adereço deve conter as orientações de como proceder em situações de emergência. Também é muito importante informar amigos e colegas de trabalho sobre esses cuidados.
A adrenalina é o medicamento mais importante para o tratamento de uma crise anafilática. O uso precoce dessa medicação, diante dos primeiros sinais da anafilaxia, será determinante para a reversão da crise. Como a anafilaxia evolui muito rapidamente, e pode levar ao óbito, o uso da adrenalina logo nos primeiros sintomas será imprescindível para evitar o agravamento da vítima.
A adrenalina autoinjetável é comercializada em forma de uma caneta, com doses pré-ajustadas, promovendo o uso seguro até mesmo por pessoas sem treinamento. Isso possibilita o uso imediato em situações de emergência. Além disso, a adrenalina autoinjetável pode ser utilizada sobre as roupas, sem problema algum. Os cuidados que devem ser observados são:
- Por se tratar de um medicamento que deve ser administrado por via intramuscular, é preferível que seja aplicado em região de lateral externa da coxa (vastolateral da coxa), como demonstrado nas Figura 2 e 3 a seguir.
Se os sintomas persistirem, uma segunda dose pode ser aplicada entre 5 a 10 minutos após a primeira.
Figuras 2 e 3 | Caneta autoinjetável e aplicação da adrenalina, respectivamente. Fonte: Shutterstock. Apesar dos benefícios do uso da adrenalina, infelizmente no Brasil ainda não existe o registro desse medicamento em sua forma autoinjetável. A compra geralmente é realizada por meio de laboratórios que fazem a importação desse produto, tornando o seu custo elevado e inacessível a população de baixa renda.
O Sistema Único de Saúde (SUS) também não disponibiliza esse medicamento, pois o governo está desobrigado a providenciar medicamentos que não tenham registro no país. Entretanto, cada vez mais estão surgindo processos judiciais solicitando a compra de adrenalina autoinjetável pelo SUS, pois alega-se que a medicação é indispensável e o paciente não pode adquiri-la.
Chegamos ao final da terceira aula! No decorrer do material, descrevemos as emergências clínicas de febre, vômito e diarreia, desidratação e anafilaxia. Também abordamos as condutas mais adequadas para um atendimento inicial seguro e de qualidade. Agora, convidamos você a acompanhar a próxima aula para entender como realizar os procedimentos de primeiros socorros em casos de intoxicações.
Agora que você aprendeu a realizar os primeiros socorros diante nos casos de febre, vômito e diarreia, desidratação e anafilaxia, vamos solucionar a situação-problema referente a sua amiga, que apresenta sinais de desidratação. É um dia quente de verão, e um grupo de amigos decide participar de uma corrida beneficente. O percurso se inicia na cidade e termina em um local mais distante. Do meio para o final do trajeto, já não existem mais os pontos de distribuição de água e bebidas isotônicas e os participantes começam a sofrer um desgaste em decorrência do calor. Sua amiga apresenta sede extrema, boca seca, tontura e fraqueza, porém, vocês estão a uma distância considerável do ponto de partida e agora você precisa ajudá-la.
Para a resolução da situação problema, é importante verificar se a vítima está consciente e capaz de engolir. Se a pessoa estiver desorientada, desmaiada ou incapaz de engolir, chame ajuda médica imediatamente, se possível. Retire a pessoa do sol, levando-a um local mais fresco e que tenha sombra. Peça para alguém buscar água fresca para beber, a fim de ajudar a reidratar o corpo. Se possível, ofereça também uma solução isotônica para reposição dos eletrólitos. Se ela perder a consciência, deixe-a em posição lateral de segurança e chame ajuda especializada.
A hipertermia não deve ser confundida com a febre, apesar de estarem relacionadas ao aumento da temperatura corporal. É possível afirmar que toda febre é uma hipertermia, mas nem toda hipertermia é uma febre.
A hipertermia é resultado do desequilíbrio entre a produção e a perda de calor, como na realização de atividades físicas, permanência em locais quentes, uso excessivo de roupas quentes e pesadas, entre outros.
Já na febre, a elevação da temperatura é causada por doenças infecciosas provocadas por bactérias, vírus, fungos, entre outros. A elevação da temperatura, nesse caso, está relacionada à ativação de mecanismos presentes no sistema imunológico para proteger o organismo.
Para que você possa compreender melhor esse e outros assuntos abordados neste material, convidamos você a consultar o livro Primeiros Socorros, de Marcio Haubert (2018), disponível na plataforma Minha Biblioteca.
Na última aula desta unidade, convidamos você a conhecer sobre os centros de intoxicações e o atendimento diante de acidentes com animais peçonhentos e intoxicação exógena. No decorrer deste material, apresentaremos a definição de cada um deles, os sinais e sintomas, as complicações, e as condutas mais adequadas para um atendimento inicial seguro e de qualidade.
Para contextualizar sua aprendizagem, imagine que você e sua família foram passar um final de semana em uma pousada rural, pois desejavam fazer turismo ecológico. Dentre as atividades propostas pela pousada, a que mais lhe agradou foi o passeio até uma cachoeira. Ela deságua em uma piscina natural de água cristalina, que reflete a vegetação ao redor, criando um lindo cenário. Ao chegar à cachoeira, você e sua família tomam um banho na piscina natural, enquanto o seu tio prefere passar o tempo de uma forma mais tranquila, em um local afastado da queda d’água, em que a água é mais calma e parada.
Após alguns minutos, você ouve seu tio gritando desesperado, dizendo que foi atacado por uma serpente. Rapidamente você vai até o local e percebe que a perna do seu tio apresenta o sinal de mordida da serpente, com dois pontos na pele e formigamento no local. A serpente nadou rio abaixo e você não conseguiu identificá-la. Além disso, seu celular está sem sinal e você não consegue ligar para um Centro de Informação e Assistência Toxicológica. Como você deverá agir diante dessa situação?
Para entender como realizar esse atendimento inicial, não deixe de ler o conteúdo que preparamos para esta aula, além de acessar os materiais complementares para aprimorar seus conhecimentos!
Centros de informação e assistência toxicológica
Os centros de informação e assistência toxicológica (CIAts) são unidades que orientam sobre os procedimentos a serem seguidos nos casos de intoxicação e de acidentes com animais peçonhentos. Geralmente funcionam nas dependências de hospitais universitários, ou das Secretarias Estaduais e Municipais de Saúde e fundações. Ao todo, são 36 centros preparados para receber ligações de longa distância, 24 horas por dia, sete dias por semana, durante todo o ano.
Esse serviço oferece apoio tanto a profissionais de saúde, para que saibam como proceder com um paciente intoxicado em situações de emergência, quanto a pessoas leigas, para que possam buscar informações sobre qualquer tipo de intoxicação, tirar dúvidas e saber como prestar os cuidados iniciais.
Para isso, a Agência Nacional de Vigilância Sanitária (ANVISA) criou o Disque-Intoxicação, que atende gratuitamente pelo número 0800-722-6001. A partir desse número, a ligação é transferida para o CIAT mais próximo da região de onde a chamada foi originada. O número do 0800 deve ser informado em rótulos e bulas dos produtos regulados pela Agência e em avisos indicativos em hospitais, laboratórios e clínicas.
Acidentes com animais peçonhentos
Os acidentes com animais peçonhentos e venenosos são classificados como uma forma de envenenamento, ou intoxicação exógena. Os animais peçonhentos, por sua vez, são aqueles que possuem glândulas de veneno (peçonha) e que são capazes de injetá-lo em presas, ou até mesmo predadores, por meio de dentes ocos, ferrões e aguilhões. São exemplos de animais peçonhentos: serpentes, aranhas, escorpiões, lacraias, abelhas, vespas, marimbondos e arraias
Já os animais venenosos não possuem órgão inoculador da peçonha e provocam o envenenamento de modo passivo: através do contato com a pele da vítima (água-viva, caravela, taturana e lagarta de fogo); através do contato com a pele após sofrer alguma lesão – mecanismo de defesa (sapo); após a ingestão (peixe baiacu).
A Organização Mundial da Saúde (OMS) considera os acidentes por animais peçonhentos como doenças tropicais negligenciadas, e que acometem principalmente as populações pobres residentes em áreas rurais. Ainda, a alta incidência desses casos no Brasil pode ser explicada pela heterogeneidade de habitats, os quais favorecem uma diversidade de espécies de animais.
Os animais peçonhentos geralmente são encontrados em matas fechadas, em trilhas e em locais próximos a residências com lixo acumulado, pois preferem habitar espaços quentes e úmidos. Portanto, a melhor forma de prevenir esse tipo de acidente é manter a higiene e a limpeza das casas, evitando acúmulo de lixo e entulho. Além disso, é recomendado:
- Vedar as frestas e os buracos presentes no assoalho, parede e forro.
- Utilizar proteção com tela nas portas e janelas.
- Manter camas afastadas da parede.
- Usar luvas e botas ao adentrar na mata ou em atividades na área rural.
- Inspecionar os calçados antes do uso.
- Preservar os predadores naturais.
Os principais animais peçonhentos envolvidos em acidentes são os escorpiões, que representam o maior número de casos, seguidos das serpentes e, por fim, das aranhas. Apesar de não representar o maior número de casos, os acidentes com serpentes são os que estão mais relacionados à ocorrência de óbitos. Os sinais e sintomas dependem do tipo de veneno produzido pelo animal, os quais podem causar desde sangramentos e hemorragias em todo o corpo, lesão em fibras musculares, desnaturação de proteínas, e até mesmo alterações no sistema nervoso.
Acidentes com escorpiões
Nesse tipo de acidente, os animais de maior importância médica são os escorpiões amarelo e marrom, pois representam os acidentes de maior gravidade. O veneno do escorpião preto apresenta menor toxicidade, portanto, seu tratamento deve realizado apenas para controlar os sintomas.

Os principais sintomas apresentados após um acidente com escorpião amarelo ou marrom são: dor intensa no local, semelhante a agulhadas, podendo ser acompanhada de sensação de formigamento ao redor da área afetada; vômitos; agitação; aumento da frequência cardíaca; respiração rápida; sudorese; excesso de salivação; descontrole da pressão arterial, que pode se apresentar alta ou baixa; e em casos mais graves, a vítima pode evoluir com insuficiência cardíaca e acúmulo de líquidos no pulmão.
Acidentes com serpentes
Os mais frequentes são provocados pelas cobras jararaca, cascavel, surucucu e coral. Dentre estas, os acidentes com a cobra cascavel são os que apresentam maior taxa de mortalidade.

Após o acidente, o veneno da serpente produz sinais e sintomas específicos, conforme a espécie do animal e o tipo de veneno produzido. Entretanto, os sinais e sintomas mais comuns são: processo inflamatório, dor e hemorragia no local. A vítima também pode apresentar complicações locais, como: formação de bolhas, abcesso, necrose, limitação do movimento e até mesmo amputação do membro.
Além dos efeitos locais, o veneno das serpentes pode produzir efeitos sistêmicos (em todo o corpo), como: incoagulabilidade saguínea e ocorrência de hemorragias. Em casos graves, a vítima pode apresentar acúmulo de líquidos no pulmão, choque e insuficiência renal.
Acidentes com aranhas
Os aranhas de maior importância médica são a marrom, a armadeira e a viúva negra, conforme apresentado nas figuras a seguir.

Após o acidente, o veneno da aranha pode produzir efeitos leves, moderados ou graves, conforme a espécie do animal e o tipo de veneno produzido. O efeito leve provoca sinais e sintomas como dor, vermelhidão e inchaço no local. Já o efeito moderado provoca agitação, sudorese, náuseas, vômitos, aumento da pressão arterial. Por sua vez, o efeito grave resulta em vômitos em jato, salivação excessiva, tremores, agitação, redução da pressão arterial, aumento da frequência cardíaca, respiração rápida, choque e acúmulo de líquidos no pulmão.
Quanto maior o tempo entre o acidente com o animal e o atendimento médico, maior o risco de complicações. Para isso o socorrista deve identificar essas situações rapidamente e encaminhar a vítima, o quanto antes, para que seja avaliada em um serviço de saúde (de preferência um hospital). Além disso, algumas recomendações específicas devem ser levadas em consideração:
- Identificar o animal que provocou o acidente, mas não postergar o atendimento na tentativa de capturá-lo.
- Lavar local com água e sabão.
- Manter membro elevado e evitar movimentar excessivamente a vítima.
- Não realizar: aplicação de qualquer produto, torniquete, garroteamento, sucção e cortes no local da picada.
- Encaminhar a vítima para um serviço de saúde o mais breve possível para que possa receber o soro antiveneno.
Os soros antiveneno são concentrados de anticorpos que auxiliam a neutralizar a veneno que foi inoculado por um animal peçonhento após um acidente. A disponibilização do soro antiveneno é garantida pelo Ministério da Saúde em todas as regiões do país, e contra qualquer tipo de acidente com animal peçonhento, como:
- Soro antibotrópico: vítimas de acidentes com jararaca.
- Soro anticrotálico: vítimas de acidentes com cascavel.
- Soro antilaquético: vítimas de acidentes com surucucu.
- Soro antielapídico: vítimas de acidentes com coral.
- Soro antiaracnídico: vítimas de acidentes com aranha-armadeira, aranha-marrom e escorpiões.
- Soro antiescorpiônico: vítimas de acidentes com escorpiões.
Intoxicação exógena
A intoxicação ocorre a partir contato de alguma substância tóxica com o organismo por meio de ingestão, inalação, contato ou injeção. As intoxicações comumente acontecem após a ingestão de medicamentos e de substâncias químicas, decorrentes de exposição ocupacional, ambiental, acidental ou mesmo intencional (como nas tentativas de suicídio, por exemplo).
Qualquer substância pode agir como tóxico, porém, os efeitos variam conforme a quantidade, o tempo de exposição, a via de contato do agente com o organismo, o órgão ou sistema afetado, e a suscetibilidade individual. Geralmente, quanto maior o tempo de exposição, maiores serão chances de intoxicação, e quanto maior a concentração do agente químico, maior a probabilidade de complicações.
Em relação aos efeitos que estas substâncias podem provocar no organismo, é possível identificar desde uma simples irritação até mesmo quadros graves e que evoluem à óbito. Diante disso, é imprescindível estar atento a alguns sinais e sintomas apresentados por uma vítima de intoxicação, como:
- Sinais evidentes na boca ou na pele, de que a vítima tenha mastigado, engolido, aspirado ou estado em contato com substâncias tóxicas.
- Salivação, aumento ou diminuição das pupilas dos olhos, sudorese excessiva, respiração alterada e inconsciência.
- Modificação na coloração dos lábios e interior da boca, como a cianose.
- Queixa de dor, sensação de queimação na boca, garganta ou estômago.
- Sonolência, confusão mental, torpor, convulsões, ou outras alterações de consciência.
- Náuseas, vômitos e diarreia.
- Lesões cutâneas, queimaduras intensas com limites bem definidos ou bolhas.
O socorrista deve identificar essas situações rapidamente, buscando encaminhar a vítima para avaliação em um serviço de saúde (de preferência um hospital) o quanto antes. Outros cuidados no atendimento inicial incluem:
- Identificar o tipo e a quantidade da substância, o nome da droga/produto e dosagem.
- Investigar horário da ingestão.
- Retirar qualquer resíduo tóxico, até mesmo as roupas da vítima, e lavar o local acometido abundantemente com água corrente.
- Em caso de ingestão, não provocar vômitos: existem substâncias corrosivas que podem provocar lesões graves no esôfago. além disso, a vítima pode aspirar o conteúdo gástrico para as vias aéreas.
- Avaliar nível de consciência e ocorrência de crises convulsivas.
- Verificar sinais vitais e iniciar manobras de ressuscitação cardiopulmonar se necessário.
Chegamos ao final da última aula da unidade! No decorrer do material, apresentamos os centros de intoxicações e descrevemos o atendimento diante de acidentes com animais peçonhentos e intoxicação exógena, incluindo os sinais e sintomas, as complicações, e as condutas mais adequadas.
Agora que você aprendeu a realizar os primeiros socorros diante de acidentes com animais peçonhentos e intoxicação exógena, vamos solucionar a situação-problema referente ao seu tio, que sofreu uma picada de serpente. Você e sua família foram passar um final de semana em uma pousada rural e decidiram conhecer uma cachoeira. Enquanto todos aproveitavam para tomar um banho na piscina natural, o seu tio preferiu passar o tempo de uma forma mais tranquila, em um local afastado da queda d’água, em que a água é mais calma e parada.
Após alguns minutos, você ouve seu tio gritando desesperado, dizendo que foi atacado por uma serpente. Rapidamente, você foi até o local e percebeu que a perna do seu tio apresentava o sinal de mordida da serpente, com dois pontos na pele e formigamento no local. A serpente nadou rio abaixo e você não conseguiu identificá-la. Além disso, seu celular está sem sinal e você não consegue ligar para um Centro de Informação e Assistência Toxicológica. Como você deverá agir diante dessa situação?
Para a resolução da situação-problema, é importante se lembrar dos cuidados imediatos que devem ser realizados, como:
- Lavar local com água e sabão.
- Manter membro elevado e evitar movimentar excessivamente a vítima.
- Identificar o animal que provocou o acidente, mas não postergar o atendimento na tentativa de capturá-lo.
- Não realizar de forma alguma: aplicar cremes, pomadas; torniquete; garroteamento; sucção e cortes no local da picada.
- Levar a vítima a um serviço especializado o quanto antes, para que receba o soro antiveneno.
Referências
AMERICAN HEART ASSOCIATION - AHA. First Aid Guideline. 2020. Disponível em: https://cpr.heart.org/en/resuscitation-science/first-aid-guidelines/first-aid. Acesso em: 20 nov. 2023.
ANAFILAXIA BRASIL. Adrenalina autoinjetável – informações. 2021. Disponível em: https://anafilaxiabrasil.com.br/adrenalina-auto-injetavel. Acesso em: 30 nov. 2021.
BRASIL. Ministério da Saúde. Saúde de A a Z. Choque anafilático. Disponível em: https://bvsms.saude.gov.br/choque-anafilatico/. Acesso em: 26 nov. 2021.
HAUBERT, M. Primeiros socorros. São Paulo: Grupo A Educação, 2018.
INSTITUTO BRASILEIRO DE ATENDIMENTO PRÉ-HOSPITALAR - IBRAPH. Primeiros Socorros em Adultos, 1-111. 2021.
AMERICAN HEART ASSOCIATION - AHA. First Aid Guideline. 2020. Disponível em: https://cpr.heart.org/en/resuscitation-science/first-aid-guidelines/first-aid. Acesso em 22 nov. 2023.
FUNDAÇÃO NACIONAL DE SAÚDE - FUNASA. Manual de diagnóstico e tratamento de acidentes por animais peçonhentos. 2ª ed. Brasília, 2001. Disponível em: https://www.icict.fiocruz.br/sites/www.icict.fiocruz.br/files/Manual-de-Diagnostico-e-Tratamento-de-Acidentes-por-Animais-Pe--onhentos.pdf. Acesso em: 22 nov. 2023.
INSTITUTO BRASILEIRO DE ATENDIMENTO PRÉ-HOSPITALAR - IBRAPH. Primeiros Socorros em Adultos, 1-111. 2021.
INSTITUTO BUANTAN. Soros. Disponível em: https://butantan.gov.br/soros-e-vacinas/soros. Acesso em 22 nov. 2023.
AMERICAN HEART ASSOCIATION - AHA. First Aid Guideline. 2020. Disponível em: https://cpr.heart.org/en/resuscitation-science/first-aid-guidelines/first-aid. Acesso em: 20 nov. 2023.
INSTITUTO BRASILEIRO DE ATENDIMENTO PRÉ-HOSPITALAR - IBRAPH. Primeiros Socorros em Adultos, 1-111. 2021.
KARREN, K. J. ; et al. Primeiros socorros para estudantes. 10ª ed. Barueri: Editora Manole, 2013.
SOCIEDADE BRASILEIRA DE CARDIOLOGIA. Atualização da Diretriz de Ressuscitação Cardiopulmonar e Cuidados Cardiovasculares de Emergência da Sociedade Brasileira de Cardiologia – 2019. Arquivos Brasileiros de Cardiologia, n. 113, v. 3, p. 449-663, 2019. Disponível em: http://publicacoes.cardiol.br/portal/abc/portugues/2019/v11303/pdf/11303025.pdf. Acesso em: 21 nov. 2023
AMERICAN HEART ASSOCIATION - AHA. First Aid Guideline. 2020. Disponível em: https://cpr.heart.org/en/resuscitation-science/first-aid-guidelines/first-aid. Acesso em: 20 nov. 2023.
ANAFILAXIA BRASIL. Adrenalina autoinjetável – informações. 2021. Disponível em: https://anafilaxiabrasil.com.br/adrenalina-auto-injetavel. Acesso em: 30 nov. 2021.
BRASIL. Ministério da Saúde. Saúde de A a Z. Choque anafilático. Disponível em: https://bvsms.saude.gov.br/choque-anafilatico/. Acesso em: 26 nov. 2021.
HAUBERT, M. Primeiros socorros. São Paulo: Grupo A Educação, 2018.
INSTITUTO BRASILEIRO DE ATENDIMENTO PRÉ-HOSPITALAR - IBRAPH. Primeiros Socorros em Adultos, 1-111. 2021.




Nenhum comentário:
Postar um comentário